Le nombre de cancers de la thyroïde détectés chaque année est en augmentation. Ce cancer qui touche majoritairement les femmes a un très bon pronostic, avec un taux de guérison supérieur à 90 %. Les chances de guérison sont d’autant plus élevées que le cancer est à un stade peu avancé. Dans cet article, découvrez les différentes étapes du traitement des cancers de la thyroïde.
Première étape du traitement : la chirurgie
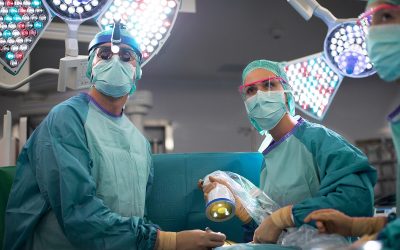
Le traitement du cancer de la thyroïde est avant tout chirurgical. La chirurgie est aujourd’hui le meilleur moyen d’éviter une extension de la tumeur. Elle facilite également les traitements complémentaires et le suivi ultérieur.
Une opération est programmée pour procéder à une ablation de la glande thyroïde. Cette intervention chirurgicale est appelée thyroïdectomie. Si la tumeur mesure plus de 1 centimètre de diamètre, l’ablation sera totale. Si la tumeur est plus petite, il est possible de procéder à une ablation partielle.
L’opération est réalisée sous anesthésie générale. Elle nécessite généralement une hospitalisation d’une durée de 48 à 72 heures.
Les chirurgiens s’appuient souvent sur des technologies innovantes comme le dispositif FLUOBEAM® LX dédié à la chirurgie de la thyroïde. L’utilisation de cette technique d’imagerie par autofluorescence peut permettre de minimiser les risques de complication post-opératoire en préservant les glandes parathyroïdes lors de l’ablation de la thyroïde.
Si la chirurgie est quasiment systématique, dans certains cas de cancers thyroïdiens très localisés (microcancers), avec une tumeur de petite taille et en l’absence de critères péjoratifs, une surveillance sans chirurgie peut être envisagée.
À lire aussi : l’ablation de la glande thyroïde en 6 questions
Deuxième étape du traitement : la prise de thyroxine (T4)
Suite à une ablation de la thyroïde, il est nécessaire de prendre un traitement médicamenteux appelé thyroxine. Ce traitement est indispensable en cas d’ablation totale de la thyroïde et parfois indiqué en cas d’ablation partielle. Comme l’organisme n’est plus alimenté de manière naturelle en hormones thyroïdiennes, il faut lui fournir des hormones thyroïdiennes de synthèse.
La thyroxine se présente sous la forme d’un comprimé, à prendre tous les jours dès la sortie de l’hôpital. La dose prescrite dépend de l’âge et du poids du patient. Il faut parfois tâtonner un peu avant de trouver le dosage adéquat.
Une surveillance régulière du taux de TSH (thyréostimuline) est requise pour confirmer le bon équilibre hormonal. En cas de bon équilibre, un contrôle annuel est suffisant.
Troisième étape : le traitement par iode radioactif
Lorsqu’il y a un risque de récidive, la dernière étape du traitement du cancer de la thyroïde est l’administration d’iode 131. L’iode radioactif est à la fois un moyen d’observation et de traitement. Les rayonnements émis permettent de détruire les éventuels tissus thyroïdiens et cellules cancéreuses qui subsistent suite à la chirurgie.
Une prise d’iode 131 requiert une préparation spécifique ainsi que des précautions particulières comme il s’agit d’une substance radioactive. Le patient est généralement hospitalisé seul, dans une chambre prévue à cet effet et équipée pour recueillir les urines radioactives.
Dans certains cas, d’autres types de traitement peuvent être préconisés :
. Les cancers thyroïdiens peu différenciés et anaplasiques tendent à être assez agressifs, avec une évolution peu favorable. Pour ces cancers, la chirurgie est souvent associée à la chimiothérapie et la radiothérapie.
. Des traitements innovants appelés thérapies ciblées peuvent être prescrits aux patients atteints de métastase en cas de cancer réfractaire au traitement par l’iode 131 ou en cas de cancer médullaire.
La surveillance et le risque de rechute de la maladie
Suite à un cancer de la thyroïde, une surveillance médicale régulière est requise.
Le contrôle de la guérison
Un examen scintigraphique est pratiqué 2 à 5 jours après l’administration post-opératoire d’iode 131. Il permet de vérifier l’absence de cellules cancéreuses. Le bilan de guérison n’est réalisé que 9 à 12 mois après le traitement initial. Il comprend plusieurs examens, dont une échographie cervicale et un dosage de la thyroglobuline. Une anomalie peut être le signe d’une récidive. Si aucune anomalie n’est détectée, le risque de récidive ultérieure est très faible.
Les récidives
Les récidives cervicales surviennent chez environ 15 % des patients selon la Ligue Contre le Cancer. Elles arrivent le plus souvent lorsque la tumeur est de taille importante ou en cas d’envahissement ganglionnaire. La réapparition de cellules cancéreuses survient généralement dans la région du cou (récidives cervicales) ou dans d’autres endroits du corps (métastases à distance). La majorité des récidives peuvent être traitées ou guéries. L’iode 131 est le traitement privilégié en cas de rechute. Pour certaines métastases difficiles à traiter, comme les métastases osseuses, la radiothérapie ou des thérapies ciblées peuvent être recommandées.
La prise en charge du cancer de la thyroïde est donc avant tout chirurgicale, avec une ablation totale ou partielle de la thyroïde pour retirer la tumeur et minimiser les risques de récidive. Un traitement hormonal substitutif permet de compenser l’absence de thyroïde et d’avoir une bonne qualité de vie. D’autres traitements plus spécifiques peuvent être prescrits en fonction du type de cancer et du risque de récidive. Ce risque est faible et quasiment nul si aucune anomalie n’est détectée un an après l’opération.